子宮体がん
当院での子宮体がん治療
患者さん各々の進行期や組織型、全身状態に応じ手術療法、薬物療法、放射線治療を行っております。手術療法に関して、特に早期子宮体がんの場合、低侵襲であるロボット支援下手術や腹腔鏡下手術もご提案しています。

子宮体がんとは?(原因・発生・進行)
子宮体がんは、子宮内膜から発生するがんで、子宮体癌全体の80%以上は類内膜がんです。子宮がんの多くは、女性ホルモンのエストロゲンが関与して発生します。子宮体がんは若い人に発生することは少なく、閉経前後の40歳代後半から増加して50~60歳代にピークを迎え、その後減少していきます。
子宮体がんは組織型の違いによって、類内膜がん、漿液性がん、明細胞がん、粘液性がんなどに分けられます。80%以上を占める類内膜がんは他のがんに比べて予後が良好ながんです。
子宮体がんの発生原因には女性ホルモンのエストロゲンが関与するグループ(タイプ1体がん)と、関与しないグループ(タイプ2体がん)に大きく分けられます。子宮体がんの多くはタイプ1とされ、タイプ2よりも予後な良好ながんとされています。エストロゲンは主に卵巣で産生され、子宮内膜を増殖させます。何らかの原因でエストロゲンが長期的・持続的に過剰産生されると、子宮内膜が厚くなり前がん病変の子宮内膜異型増殖症が発症し、その一部が子宮体がんになると考えられています。
タイプ1のリスク因子として、閉経が遅い人、子宮内膜異型増殖症のある人、妊娠や出産の経験がない又は少ない人、肥満の人、高血圧の人、糖尿病の人などが挙げられています。
子宮体がんの初期の自覚症状として、不正性器出血が代表的です。月経以外で出血がある人、閉経したのに出血がある人は注意が必要です。
▶進行と生存率
子宮体部は、子宮内膜、子宮筋層、漿膜の三層構造でつくられています。子宮体がんは子宮内膜から発生し、次第に周囲の子宮筋層に入り込んでいきます。これを筋層浸潤といいます。筋層浸潤が深くなると、リンパ管や血管を介して子宮外に転移する確率が高くなります。周囲の臓器である直腸や膀胱にがんが浸潤する場合もあります。がんの広がり方により進行期を分類し治療方針を決めていきます。
子宮体がんの手術進行期分類(日本産科婦人科学会2011年、FIGO2008年)
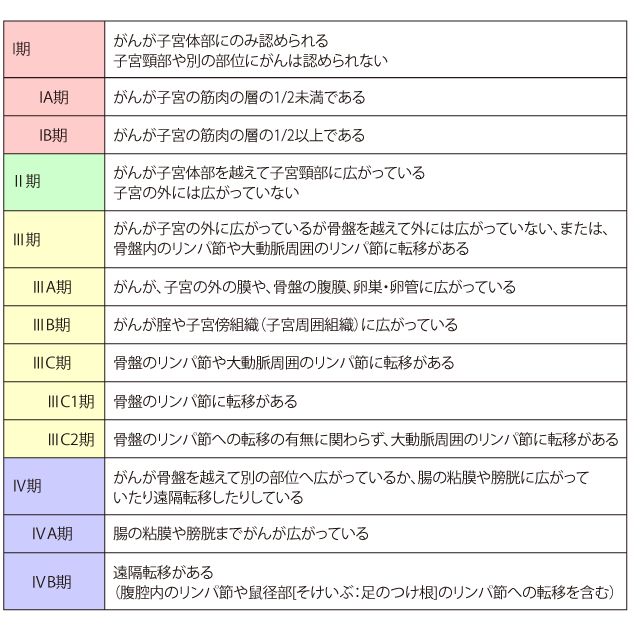
「国立がん研究センター がん情報サービス」より転載 https://ganjoho.jp/public/cancer/corpus_uteri/treatment.html
日本産科婦人科学会・日本病理学会編「子宮体癌取扱い規約 病理編 第4版(2017年)」p.9(金原出版)より作成
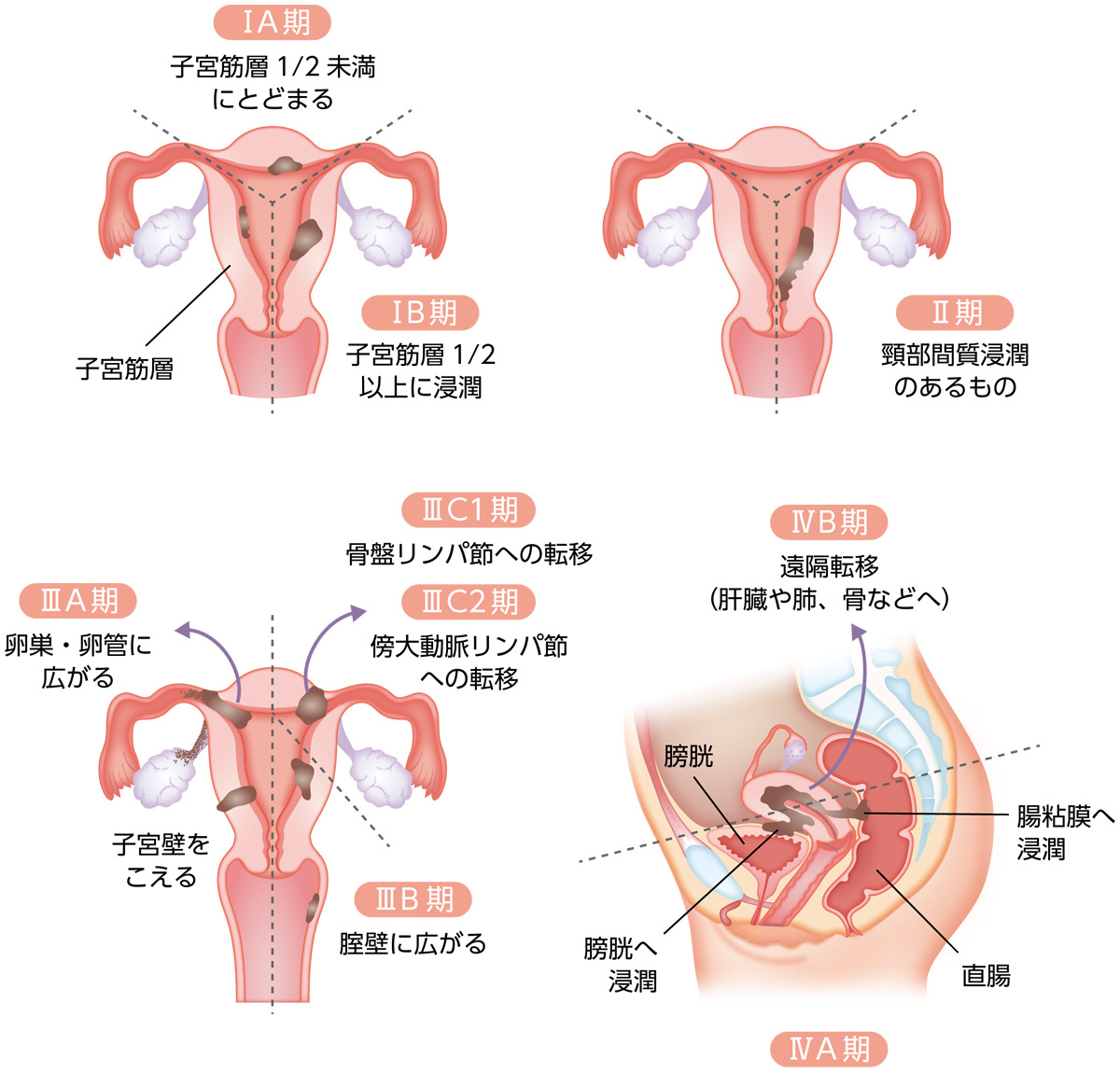
「MSD製薬 がんを生きる」ページより転載 https://www.msdoncology.jp/endometrial-cancer/diagnosis/spread.xhtml
日本婦人科腫瘍学会 編. 「患者さんとご家族のための子宮頸がん 子宮体がん 卵巣がん 治療ガイドライン第2版」. 金原出版, p80, 2016より作成
2020年の日本産科婦人科学会婦人科腫瘍委員会の報告より
診断方法
子宮体がんとわかったら、子宮内膜の病理組織検査、内診、触診、超音波検査およびCT、MRIなどの画像検査を行って進行期を推定します。
子宮体がんでは、手術前に進行期を推定し治療方針を決定し、手術を行います。その後、摘出した標本を検査して、手術進行期分類(正確な診断)を決定します。
治療方法
①手術療法
がんが子宮体部にとどまっているのであれば、単純子宮全摘出術+両側付属器摘出術を行います。
がんが子宮頸部まで及んでいる場合は、準広汎子宮全摘出術あるいは広汎子宮全摘出術を行います。また、正確な進行期の決定のため骨盤内リンパ節(+傍大動脈リンパ節)リンパ節を摘出(郭清)します。ただし、類内膜がんの高分化型または中分化型で、子宮頸部浸潤がなく、子宮筋層浸潤が1/2未満で、手術中の観察で子宮の外にがんが認められない場合はリンパ節郭清が省略されることがあります。
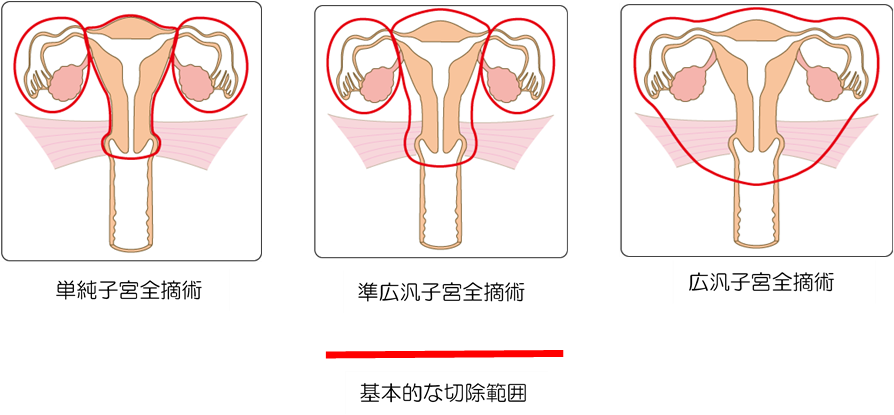 「国立がんセンターがん情報サービス」より転載 https://ganjoho.jp/public/cancer/cervix_uteri/treatment.html
「国立がんセンターがん情報サービス」より転載 https://ganjoho.jp/public/cancer/cervix_uteri/treatment.html
②薬物療法
妊娠を希望する患者さんで、筋層浸潤がなく高分化型類内膜がんであれば黄体ホルモン療法(薬物療法)を行います。
③放射線療法
高齢者や持病で手術ができない患者さんには放射線治療が行われていることがあります。
担当科目

