患者支援センターの取り組み
参考資料
開設背景
目的
センター構成
当院で手術を受ける方へ
術後疼痛管理チーム(Acute Pain Service : APS)
APS関連資料のダウンロード
見学随時受付中
TOPICS
2026年3月18日
谷口英喜患者支援センター長が出演するTBS系「健康カプセル!ゲンキの時間」が3月22日あさ7時に放送されます。「正しい水分補給」について解説します。
2026年2月5日
谷口英喜患者支援センター長による論文Preoperative Oral Rehydration Therapy Mitigates Circulatory Suppression During Anesthesia Induction: A Retrospective Study of 1,000 Elective Surgery Cases Exploring Appropriate Preoperative Intake Volumeが公開されました。
2026年1月7日
谷口英喜患者支援センター長が監修したマイベスト「【徹底比較】サウナスーツのおすすめ人気ランキング」が公開されました。
2026年1月5日
谷口英喜患者支援センター長が取材協力した「NHKあしたが変わるトリセツショー」が1月8日よる7時30分に放送されます。番組テーマは、さらば正月不調!「からだ大回復」。
2025年12月16日
谷口英喜患者支援センター長あての時事メディカルによる取材記事「乾燥する季節、欠かせない水分摂取~感染症対策にも有効~」が公開されました。
2025年10月22日
谷口英喜患者支援センター長による論文Effect of the intravenous acetaminophen clinical pathway on postoperative analgesia in spinal fusion surgeryが公開されました。
2025年7月29日
東京新聞ウェブの『東京すくすく』に谷口英喜患者支援センター長の取材記事「子どもの水分補給、どんな時に何を飲む? 基本は食事から スポーツドリンクOKの学校が増えたが、摂取には注意点も」が掲載されています。
2025年7月22日
谷口英喜患者支援センター長が記事監修したmybestの【徹底比較】瞬間冷却パックのおすすめ人気ランキング【2025年7月】記事が公開されました。
2025年7月18日
谷口英喜患者支援センター長による熱中症や熱あたり、水分補給に関する取材・監修記事をこちらにまとめております。
2025年7月18日
谷口英喜患者支援センター長が出演している熱あたり解説動画が公開されました。
2025年7月16日
谷口英喜患者支援センター長が記事監修したmybestの【徹底比較】温度計・湿度計のおすすめ人気ランキング【正確に測定できるのは?2025年7月】記事が公開されました。
2025年7月1日
谷口英喜患者支援センター長が記事監修したmybestの【徹底比較】電動ネッククーラ―のおすすめ人気ランキング【2025年6月】記事が公開されました。
2025年6月26日
谷口英喜患者支援センター長が記事監修したmybestの【徹底比較】タワーファンのおすすめ人気ランキング【2025年6月】記事が公開されました。
2025年6月24日
谷口英喜患者支援センター長が記事監修したmybestの【徹底比較】冷感タオルのおすすめ人気ランキング【2025年6月】記事と【徹底比較】冷感マスクのおすすめ人気ランキング【2025年6月】記事が公開されました。
2025年6月12日
谷口英喜患者支援センター長が毎日新聞の取材を受け、毎日新聞のウェブサイトにて「じわじわ忍び寄る『梅雨型熱中症』 意外と知らないリスクと対策は」が公開されました
2025年6月4日
谷口英喜患者支援センター長が東日本放送の取材を受け、ニュースにて「『かくれ脱水』『梅雨型熱中症』に注意 専門家に聞く」について解説しました。放送内容がこちらの記事にまとめられています。
2025年5月20日
谷口英喜患者支援センター長が名古屋テレビ「ドデスカプラス」に出演し、”正しい水の飲み方”について解説しました。放送内容がこちらの記事にまとめられています。
2025年5月20日
谷口英喜患者支援センター長が記事監修したmybestの首掛け扇風機とハンディファン・ハンディ扇風機の記事が公開されました。
2025年5月13日
谷口英喜患者支援センター長が名古屋テレビ「ドデスカプラス」に出演し、”かくれ脱水”について解説しました。放送内容がこちらの記事にまとめられています。
2025年5月12日
谷口英喜患者支援センター長が名古屋テレビ「ドデスカプラス」に出演し、”熱あたり”について解説しました。放送内容がこちらの記事にまとめられています。
2025年5月9日
谷口英喜患者支援センター長が監修協力をしたプロジェクト「みんなで熱あたりしないPROJECT」が公開されました。
2025年4月11日
『日テレニュースNNN』に谷口英喜患者支援センター長が取材協力をした記事「医師にきく正しい“二日酔い対策” 新社会人や新たな環境で飲み会の多い時期…人に迷惑をかけないために今すぐできること」が掲載されました。
2025年4月2日
『月刊薬事 2025年4月号(Vol.67 No.5) 』【特集】術前から術後までくまなくフォロー 周術期の薬のトリセツにて谷口英喜患者支援センター長が「術後痛」について執筆しました。
2025年4月2日
商品比較メディア「Amebaチョイス」のネッククーラーのおすすめ最強ランキング【2025年最新版】にて谷口英喜患者支援センター長が記事の監修を行いました。
2025年3月28日
大正製薬株式会社様が運営する健康情報サイト「大正健康ナビ」にて、谷口英喜患者支援センター長による監修記事「熱中症対策は食べ物から。夏に備えよう!」が掲載されました。
2025年3月7日
『名医に聞く健康法』(中央公論新社)に谷口英喜患者支援センター長による水分補給に関する記事が収録されました。
2025年2月26日
2月22日、中日友好病院国際部遠隔会議センターにて開かれた学術交流会で谷口英喜患者支援センター長が術前リハビリテーション(TOPS)からクリニカルパスの確立、そして術後早期の「DREAMS」の達成について発表しました。こちらの記事にも取り上げられました。
2025年1月27日
NPO法人PDN(Patient Doctors Network)サイトの「PDNレクチャー Chapter3 静脈栄養 1.1 PPNの特徴と適応」に谷口英喜患者支援センター長の記事「水・電解質 2.水・電解質輸液、電解質製剤」が掲載されました。
2024年12月20日
谷口英喜患者支援センター長が記事監修したmybestの【徹底比較】サウナスーツのおすすめ人気ランキング【2024年12月】記事が公開されました。
2024年9月6日
谷口英喜患者支援センター長が日本テレビ『news zero』に出演し、”残暑バテ”について解説しました。放送内容は「【主な症状や対策は?】東京都心は20日ぶりの猛暑日予想 “残暑バテ”に注意」にまとめられています。
2024年9月6日
読売新聞の医療・健康・介護サイト ヨミドクターに谷口英喜患者支援センター長が取材協力をした記事「熱中症対策 携帯扇風機のより効果的な使い方は?…風を当てるだけでは発症を防げない」が掲載されています。
2024年9月5日
東京新聞のウェブサイトに谷口英喜患者支援センター長が取材協力をした記事「長引く夏で心配される『暑さ疲れ』って何? 対策は? このままではハロウィンまで…」が掲載されています。
2024年9月5日
谷口英喜患者支援センター長がNHK『首都圏ニュース』と『ニュース7』に出演し、”残暑バテ”について解説しました。放送内容は「9月も暑い? “残暑バテ”対策どうすれば」にまとめられています。
2024年9月2日
谷口英喜患者支援センター長が取材協力・記事監修したmybestの扇風機、ハンディファン・ハンディ扇風機、卓上扇風機・USB扇風機記事が公開されました。
2024年8月30日
谷口英喜患者支援センター長が8月31日のテレビ朝日『中居正広の土曜日な会』(毎週土曜午前11:30~放送)に出演します。
2024年8月20日
谷口英喜患者支援センター長がNHK『ニュース7』に出演し、熱中症対策としてエアコン使用をためらわないよう解説しました。放送内容は「残暑厳しく 秋も暑くなる見込み “引き続き熱中症対策を”」にまとめられています。
2024年8月20日
谷口英喜患者支援センター長が取材協力・記事監修したmybestの【徹底比較】温湿度計のおすすめ人気ランキング24選【正確に測定できるのは?2024年8月】記事が公開されました。
2024年8月19日
谷口英喜患者支援センター長が記事監修したmybestの【徹底比較】ファン付き作業着のおすすめ人気ランキング12選【空調服やワークマン・バートルも紹介|2024年8月】記事が公開されました。
2024年8月13日
谷口英喜患者支援センター長が『健康カプセル!ゲンキの時間』のYoutube動画にて「重症度別対処法 熱中症」、「自覚症状がない『かくれ脱水』」について解説しています。
2024年8月4日
8/4(日)あさ7:00 TBS『健康カプセル!ゲンキの時間』に谷口英喜患者支援センター長が出演しました。
2024年7月29日
NHK高松放送局『かがわWEB特集』にて「ココに注意!子どもの夏休み 熱中症」が公開されています。夏休みを迎えたお子さんが屋外レジャーを楽しむうえで、気を付けるべき熱中症の注意点を谷口英喜患者支援センター長が解説しています。
2024年7月10日
谷口英喜患者支援センター長が執筆した『今日からできる! 栄養管理のためのフィジカルアセスメント 知っておきたい基本のバイタルサインから,浮腫,低栄養の評価まで Web動画付』が発売されました。
2023年7月10日
谷口英喜患者支援センター長が取材協力・記事監修したmybestの【徹底比較】ネッククーラーのおすすめ人気ランキング11選【最強に首を冷やせるのは?2024年】記事が公開されました。
2023年7月5日
アリナミン製薬 健康サイトにて谷口英喜患者支援センター長が監修した【セルフチェック】熱中症対策ができているか、セルフチェックで確認して熱中症を予防しましょう記事が公開されました。
2024年6月3日
谷口英喜患者支援センター長が執筆した『私たち麻酔科医が知っておきたい 周術期の栄養管理 麻酔科外来から術後管理まで、すぐに使える栄養スキル』が発売されました。
2024年5月24日
谷口英喜患者支援センター長が執筆した『熱中症からいのちを守る』が5月27日より発売されます。
2024年3月22日
手術を受けられる前の準備について知っていただきたく『どうして? 手術前に外すものがあるの?』を作成いたしました。ぜひご覧ください。
2024年1月24日
谷口英喜患者支援センター長が監修した手術後の吐き気についての動画です。ぜひご覧ください。
2024年1月24日
メディカルフィットネス にこっと様が作成された手術後の肺合併症予防「トライボールを使用しての訓練」についての動画です。ぜひご覧ください。
2023年12月20日
TOPSでは皆さんにアルコールと健康についても考えていただきたく、『手術前に休肝日が必要な理由』を作成いたしました。ぜひご覧ください。
2023年8月14日
TOPSでは皆さんに禁煙と健康について考えていただきたく、『禁煙について』を作成いたしました。ぜひご覧ください。
2023年6月30日
アリナミン製薬 健康サイトにて谷口英喜患者支援センター長が監修した「ヒートショックとは?どんな人がなりやすい?医師が症状や対策まで詳しく解説!」記事が公開されました。
2023年6月29日
時事メディカルにて「暑さに体慣らして熱中症予防 ~十分な睡眠・食事も重要~」記事が公開されています。Yahoo!ニュースにも転載されています。
2023年6月28日
NHKの首都圏NEWS WEB「『梅雨型熱中症』とは? 湿度が高いと熱中症のリスク高まる」記事に谷口英喜患者支援センター長のコメントが載っています。
2023年6月26日
アリナミン製薬 ブランドサイトにて谷口英喜患者支援センター長が監修した「食欲がないときの栄養補給の方法とは?食欲不振時に摂りたい栄養や食べ物を紹介」記事が公開されました。
2023年6月25日
谷口英喜患者支援センター長が執筆した『いのちを守る水分補給 熱中症・脱水症はこうして防ぐ』が発売されています。
2023年6月24日
「『熱中症対策に塩タブレット』は正解なの?『抜いてはいけないもの』って?知っておきたい熱中症の盲点」記事が公開されています。Yahoo!ニュースにも転載されています。
2023年6月13日
アリナミン製薬 健康サイトにて谷口英喜患者支援センター長が監修した「季節の変わり目に起こる体調不良に注意!症状の対策や自律神経との関係を解説」記事が公開されました。
2023年6月8日
長期療養施設入所者に対する半消化態経腸栄養剤の有効性に関する英語論文がアクセプトされました。
2023年5月29日
読売新聞くらし家庭面連載「医療ルネサンス」に術前リハビリの取り組みが紹介され、谷口英喜患者支援センター長のコメントが掲載されました。
2023年5月15日
谷口ゼミが開講しました!
2023年4月24日
4月21日にテレビ朝日「スーパーJチャンネル」にて放送された「胃がんの最新治療 『歯科検診』に『ジム通い』…『チーム医療』で目指せ“早期回復”」をご覧いただけます。
2023年3月17日
パラメディカルスタッフのための臨床栄養スキルアップ講座が開講されます。
2023年2月9日
手術当日入院の方の待合が新しくなりました。
2023年2月1日
「患者支援センターの取り組み」について更新しました。
2022年9月30日
谷口センター長が監修したアリナミン製薬の健康サイトが公開されました。
2022年9月26日
谷口センター長はじめ当院職員らも執筆した『よくわかる高齢者術後回復支援ガイドー術後回復を支援するベストプラクティスー』が発売されています。
2022年9月22日
TOPSページ内看護師の紹介写真を更新しました
2022年9月20日
谷口英喜患者支援センター長が登壇するセミナーが開催されます。以下、ご関心ある方はお申し込みください。
ジャパンライム (株)主催:谷口英喜先生による管理栄養士のためのセミナー「栄養管理に役立つ画像診断」
~明日からつかえる! 術後疼痛への介入と嘔吐対策~これからの周術期管理のあり方
明日から看護に役立つ!輸液のキホン
2022年8月15日
夕刊フジに谷口英喜患者支援センター長のコメント記事「要注意!お盆や行楽の渋滞車中、コロナ&熱中症〝W対策〟 適切な水分補給、エアコンと換気の両立がカギ」が掲載され、Yahoo!ニュースにも転載されました。
2022年8月3日
時事メディカルに谷口英喜患者支援センター長のコメント記事「暑さ、夜間屋内でも警戒を ~『災害』との認識必要~」が掲載され、Yahoo!ニュースにも転載されました。
2022年7月25日
この時期に、大切な、脱水症の発見法を動画で紹介します。
2022年7月20日
術後疼痛管理加算に要する術後の疼痛管理計画書をアップしました。
2022年7月20日
患者支援センター 医療事務の職種説明を掲載しました。
2022年6月6日
患者支援センター 医長 鎌田高彰医師のプロフィールを掲載しました。
2022年5月30日
院内掲示物のダウンロードが可能になりました。こちらからダウンロードいただけます。
2022年5月11日
時事メディカル 連載・コラム『こちら診察室』つらくない手術を目指す 第4回「チーム医療で手術中、前後を支援 ~患者支援センターの実例~ 」がYahoo!ニュースに転載されました。
2022年4月19日
APSマニュアル第4版の最新版はこちらからダウンロードいただけます。ご覧ください。
2022年4月6日
時事メディカル 連載・コラム『こちら診察室』つらくない手術を目指す 第2回「前進する手術後回復プログラム~働き方改革の切り札にも~」がアップされました。
2022年4月5日
谷口センター長が監修した「術後の吐き気について」の解説ページが公開されました。
2022年4月1日
患者支援センターが編集・発行している『私のかいふく日記』をダウンロードいただけます。ぜひご参考ください。
2022年3月23日
時事メディカル 連載・コラム『こちら診察室』つらくない手術を目指す 第1回「『神の手』からシステムへ ~進歩する手術前後の医療~」がアップされました。
2022年2月8日
APSマニュアル第4版が完成しました。ダウンロード可能ですので、参考にして下さい。
2021年11月9日
患者支援センターHPをマイナーチェンジしました(職種の詳細な説明と写真が追加されています)。
2021年9月21日
谷口センター長はじめ当院職員による感染対策の解説が掲載された『看護技術2021年10月号』が出版されました。
2021年8月25日
谷口センター長執筆の『「臨床栄養」別冊 はじめてとりくむ水・電解質の管理 応用編 輸液と酸-塩基平衡』が出版されました。
2021年6月24日
谷口センター長執筆の『「臨床栄養」別冊 はじめてとりくむ水・電解質の管理 基礎編 水分管理の基礎と経口補水療法』が出版されました。
2020年12月17日
読売新聞12月17日夕刊の「『隠れ脱水』警戒 マスクの冬水分十分に」記事に谷口センター長コメントが掲載されました。
2020年12月14日
NHK NEWS WEBのFacebookページに谷口センター長コメントあり「冬の体調不良、実は『かくれ脱水』が原因かも」(動画)がアップされました。
2020年12月10日
文春ムック『スーパードクターに教わる最新治療2021』に谷口センター長の「がん疼痛管理」記事が掲載されました。
2020年12月10日
コラム記事「脱水症に効く経口補水液とは?専門家に聞く脱水予防と摂取のコツ」が掲載されました。
2020年12月2日
NHK News Up 「コロナ禍の冬 “脱水”に注意を」の取材を谷口センター長が受けました。
2020年10月22日
現場で役立つ病態別輸液管理Q&A その1~5 をダウンロードできるようになりました。
その1/その2/その3/その4/その5
2020年4月25日
アセトアミノフェン静注液の定時投与の効果に関する英語論文が掲載されました。
2019年10月21日
【参加者募集】11/9(土)神奈川NSTフォーラム「実行型チーム医療Skill Mixを体感しよう」
2019年6月24日
『ヘルス・グラフィックマガジン vol.34』(株式会社アイセイ薬局 発刊)の熱中症特集の一部を谷口センター長が監修しました。
2019年6月17日
周術期栄養管理の今を知る さらなる麻酔管理の質向上を目指して Perioperative Optimization Strategiesを公開しました。
2019年4月15日
「臨床栄養」別冊 はじめてとりくむ研究発表・論文作成 を出版しました。
2018年11月13日
日本臨床麻酔学会 小坂二度見記念賞で優秀賞を受賞「わが国の麻酔領域におけるERASRの普及および効果に関する研究」を公開しました。
2018年2月21日
「麻酔科に求められる周術期における栄養戦略」が掲載されました。
2018年1月23日
周術期支援センターのAPSが推奨するアセトアミノフェン静注液の定時投与(SIVA)の論文がアクセプトされました。
2017年11月9日
食道癌手術に対するERASに関する英文論文が掲載されました
Effects of goal-directed fluid therapy on enhanced postoperative recovery: An interventional comparative observational study with a historical control group on oesophagectomy combined with ERAS program
2017年10月10日
第 58 回日本老年医学会学術集会最優秀演題賞受賞論文を公開しました自立在宅高齢者用かくれ脱水チェックシートの開発―介護老人福祉施設の通所,入所者を対象としたかくれ脱水に関する継続研究―日本老年医学会雑誌Vol. 54 (2017) No. 3 p. 381-391
2017年2月6日
研究業績を公開しました
【研究論文】手術侵襲と麻酔管理 ―術後回復促進を目指し、手術侵襲の軽減を目的とした麻酔管理― 外科と代謝・栄養 volume50 NO.5 P255-264 ,2016
【著書】周術期支援センターによる術後回復促進の試み ―TOPSによるDREAM project― 臨床栄養 130巻,1号,P40-47 ,2017年
患者支援センターの取り組み
●患者支援センター(TOPS)を受診される患者さんへ
TOPSでは様々な職種が患者さんの手術前の準備をさせていただきます。
患者さんには入院と麻酔に関するビデオをご覧いただきます。
※ホームページで事前に見ることもできます

栄養士による身体計測を行います。
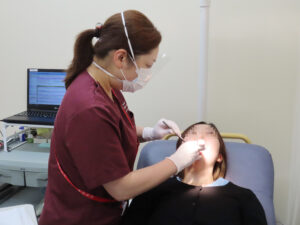
歯科衛生士による口腔内チェックを行います。
全身麻酔の前にはお口の中をきれいにすることが大切です。

看護師が問診を行います。
入院・手術の流れを説明します。

麻酔の方法について医師から説明します。
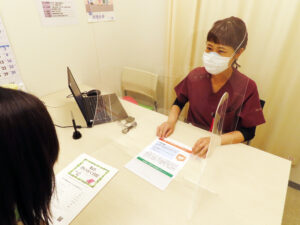
必要時、栄養士による栄養指導やアレルギー問診、薬剤師による休薬指導を行います。
TOPSでは患者さんに安心して手術を受けていただけるようスタッフ一同お手伝いします。
◎検査・治療で入院予定のある患者さんもTOPSを受診します。
- 普段内服している薬の確認
- 看護師による検査治療の説明
- 必要時、栄養士による栄養指導やアレルギー問診、薬剤師による休薬指導を行います
開設背景
わが国では、医師の手術技術の向上、内視鏡や腹腔鏡などの医療技術の進歩に伴い、患者さんの手術適応となる範囲が拡大されてきました。当院では、手術件数の増加に伴い、入院期間は短縮傾向にあります。しかし、術前術後の患者ケアの質は維持されないとなりません。質の高い患者ケアを実施するために医療者は、手術患者さんに対する術中・術後の安全性を向上させ、周術期の合併症を減らす必要があります。質の高いケアを効率的に実施するためには、周術期管理においてプロフェッショナルによるチームアプローチが必要となります。このような経緯により、当院では当センターを開設する運びとなりました。
目的
「当院で手術を受けられる患者さんに最も適した医療環境を提案し、安心で安全な周術期管理を支援し、患者さんの術後回復を促進させる」ことを目的に、2016年8月に開設。
当センターの愛称は、「Tobu Hospital Patient Support Center」略してTOPS(トップス)とし、手術準備外来を設置します。

センター構成
患者支援センターでは、「手術準備外来」、「術前経口補水療法チーム」、「術後疼痛管理チーム」の3つの組織によって、入院前から退院までの患者さんのQOL維持・向上を支援します。
当センターは、医師・看護師・薬剤師・管理栄養士・歯科衛生士・臨床心理士・臨床検査技師・事務スタッフで構成され、主な役割は下記のようになります。
看護師

看護師は、手術を受ける患者さんの術前からのケアおよび指導を集中的に行い、手術に対する不安を最小限にし、患者さんに寄り添った看護を提供します。
■患者さんの情報収集
■心身の状態把握
■情報をもとに多職種でアセスメント
■入院中から退院後の生活を患者さんと共に考える
■入院生活に関する情報提供
薬剤師

薬剤師は、患者さんが安全に、かつ安心して手術を受けられ、術後も快適な入院生活を過ごしていただけるよう、以下の支援で患者さんの不安解消、情報提供に努めます。
■普段飲んでいるお薬を確認し、服用量や飲み合わせをチェックします。
■入院までに薬を継続するか、中止するか、変更するかを検討します。中止や変更が必要な場合には、その方法を説明します。
■薬によるアレルギーや副作用の経験がある場合、入院中に使用しないように対策をします。
管理栄養士

管理栄養士は、患者さんが手術前に適した栄養状態で且つ安全・安心な手術を迎えられるように術前の栄養状態を評価し、適切な支援を行います。
■入院前栄養スクリーニング、栄養アセスメント
■身体計測(身長・体重・体組成・握力測定)
■自宅での食事摂取状況の確認
■食物アレルギー有無の確認
■入院中の食事に関する情報提供(術前術後の食事、術前経口補水療法の説明)
■栄養状態にリスクがある患者さんへの栄養相談
歯科衛生士

歯科口腔外科では、口腔内細菌が原因となる手術後合併症(誤嚥性肺炎など)の予防や入院中の口腔内トラブル(歯の脱落・破折)予防のため、以下の治療・指導による口腔管理を実施し、安全で質の高い医療を支援いたします。口腔ケアは歯科医師、歯科衛生士により実施されます。
■口腔内検査
■動揺歯の有無確認(必要に応じて歯牙固定、マウスガード作製)
■セルフケア指導
■専門的口腔ケア(セルフケアでは除去困難な歯垢、歯石除去)
■感染源となる歯の抜歯
■かかりつけ歯科と連携した口腔管理
医師事務作業補助者(Medical assistant)

医師事務作業補助者は、医師の業務負担軽減を目的に配置されています。 主な業務は、医師の電子カルテ入力代行、各種書類の作成や術前検査不備のチェックをしています。また、医師の指示により多職種と連携しながら業務を行っています。
■受診の患者対応
■受診のリスト作成
■医師の電子カルテ代行入力
■同意書類の発行
■術前検査のチェック
■情報診療提供書の発行
■APS(術後疼痛管理)回診リストの作成
■APS回診の参加
医療事務

医療事務は、患者支援センター受診時の受付業務を担当しています。
医師
医師は、スタッフから得られた情報をもとに手術リスクを判定し、主治医と連携をとりながら手術に向けた準備をサポートします。必要に応じて栄養療法や中止薬剤の指導を実施します。また、患者さんからの不安や疑問に対して、医師の立場から情報提供を行います。スタッフと情報共有を行い、患者さんが、手術後に早期離床および経口摂取ができるように術後回復に向けた支援を実施します。
<スタッフ紹介>
|
患者支援センター長 |
専門分野 |
|
麻酔、集中治療、栄養、周術期管理 |
|
|
学会専門医・認定医 |
|
|
日本麻酔科学会専門医・指導医 |
|
|
医長 |
専門分野 |
|
麻酔 |
|
|
学会専門医・認定医 |
|
|
日本麻酔科学会専門医 |
当院で手術を受ける方へ
大腸がんや胃がん手術など、消化器外科による手術を受けられる患者さんを例に、入院→手術→退院の一連の流れを解説しております。
●患者支援センターでの感染対策について
TOPSでは診察室に空気清浄機(クリーンパーティション)を設置し、感染対策に努めています。
設置していない部屋は十分な換気を行っています。


手術当日入院の方の待合です。
術後疼痛管理チーム(Acute Pain Service : APS)
院内にAPSがあることで、安心して術後を過ごせます。
1.術後の痛みが軽減されます
2.術後の吐き気が軽減されます
3.もし、痛くても、気持ち悪くても、すぐに対応できます
世界的な調査によれば院内にAPSがあることで、患者さんの回復(動くことや、食べること)が早まることがあきらかにされています。当院にはAPS(通称;エーピーエス)があるので、手術後の疼痛管理(痛い)と悪心嘔吐(気持ち悪い)対策が十分に行われています。手術翌日(土日祝日は除く)の朝には、麻酔科医師、薬剤師、看護師および管理栄養士の4名から構成されるAPSが、患者さんのベッドサイドまで伺います。手術の後の痛みや、吐き気について伺い、万が一、痛いとか気持ち悪い場合には、すぐに対応いたします。痛くて動けない、気持ち悪くて食べられないことがないようにAPSは患者さんを支えます。
当院のAPSは手術準備外来のスタッフと同じメンバーで構成されていますので、手術準備外来において、術後の痛みや吐き気の程度とその対応策を十分に説明いたします。患者さんには、術後の痛みや吐き気に対する不安があるのは当然で、その不安や疑問を解決して安心して手術にのぞんでいただきます。
TOPSのAPSは、院内で次のような役割を担っています。
1.手術翌朝の痛みと吐き気の回診
2.手術後に痛みや吐き気が起こった時の初期対応
3.クリニカルパスにおける術後疼痛管理の提言
具体的な疼痛管理
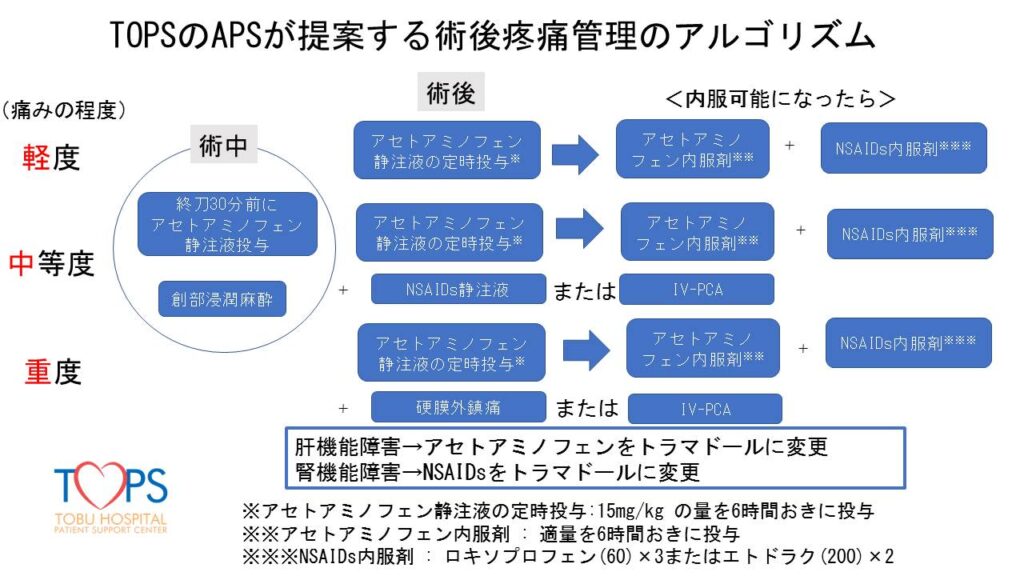
当院では、患者さんに痛みが出現する前から疼痛管理を実施しています。手術中から硬膜外麻酔や静脈麻酔によって鎮痛が行われ、術後も定期的に鎮痛剤を投与しています。鎮痛剤は、副作用が最も少ないと言われているアセトアミノフェン製剤を主に使用しています。その他、患者さんの痛みの程度によって様々な鎮痛剤を選択します。(図1)
具体的な吐き気対策
当院では、患者さんに吐き気が起きる危険性を手術準備外来を受診した時点で伺います。術後に吐き気の危険性が高い場合には、手術室に連絡が行き、麻酔科医師が手術中から術後の吐き気対策を行います。万が一、手術後に吐き気が起こっても、すぐに対応できる準備がされています。(図2)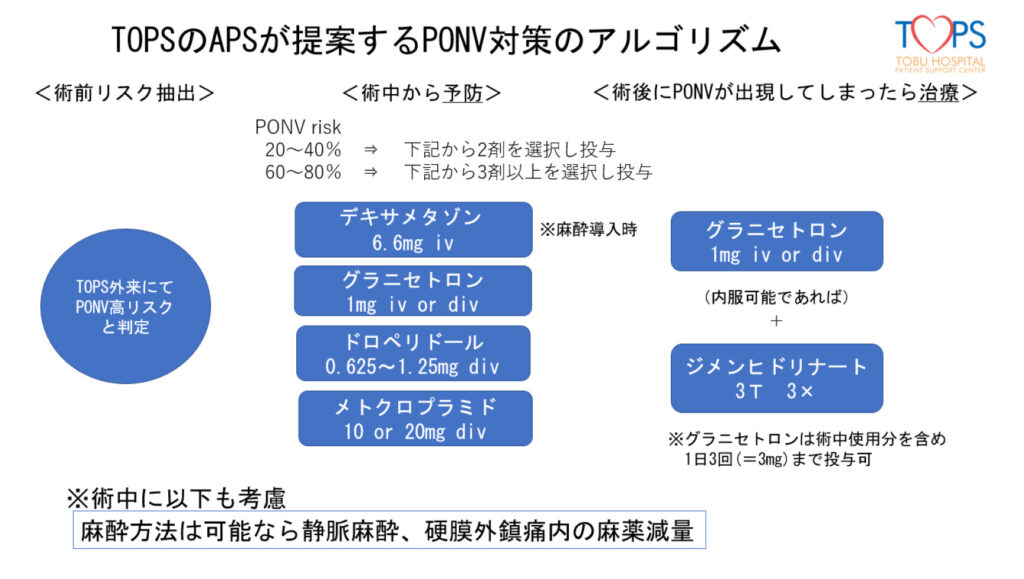
当院の成績
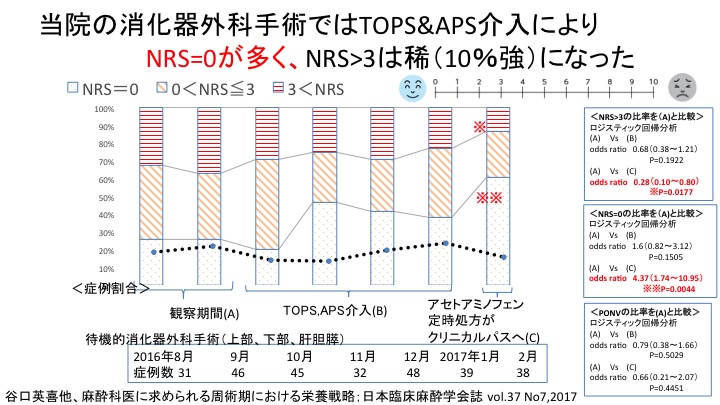
APSがあることで手術後のできるだけ早い時期から、飲める(Drinking)、食べられる(Eating)、動ける(Mobilizing)のDREAMが実現されています。消化器外科(胃、大腸、食道、膵臓など)の手術患者さんの手術翌朝時点での痛みは10人に1人、吐き気は10人に2人程度と、非常に少ないことを日本臨床麻酔学会誌(2017年)に発表いたしました。
見学随時受付中
お申込み・お問い合わせは人材開発支援センターまで。
見学ご希望の方は、件名に「TOPS見学希望」とご記入いただき、hrd@tobu.saiseikai.or.jpまでメールをお送りください。
オンライン形式による見学も可能です。