 中心概要
中心概要
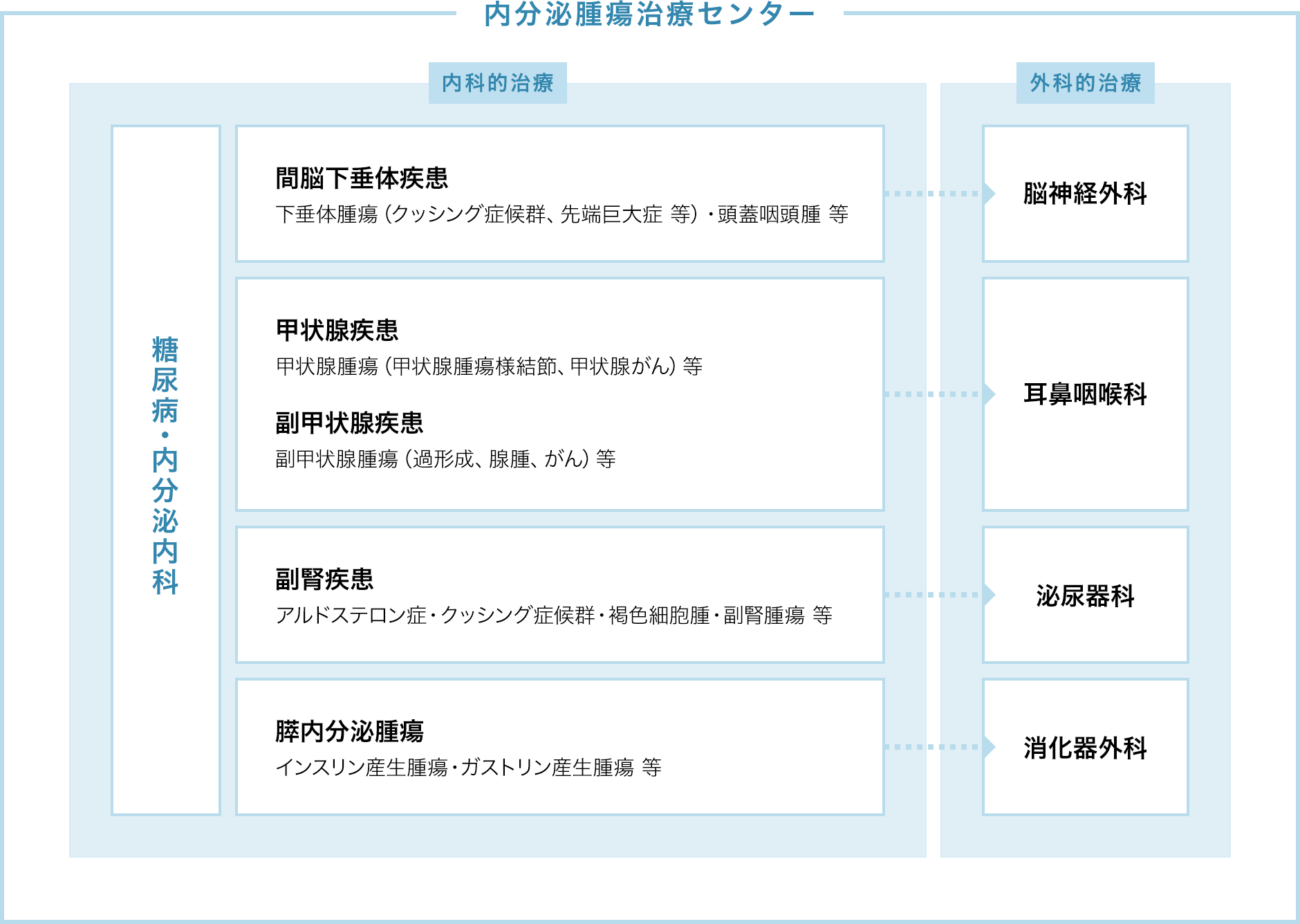
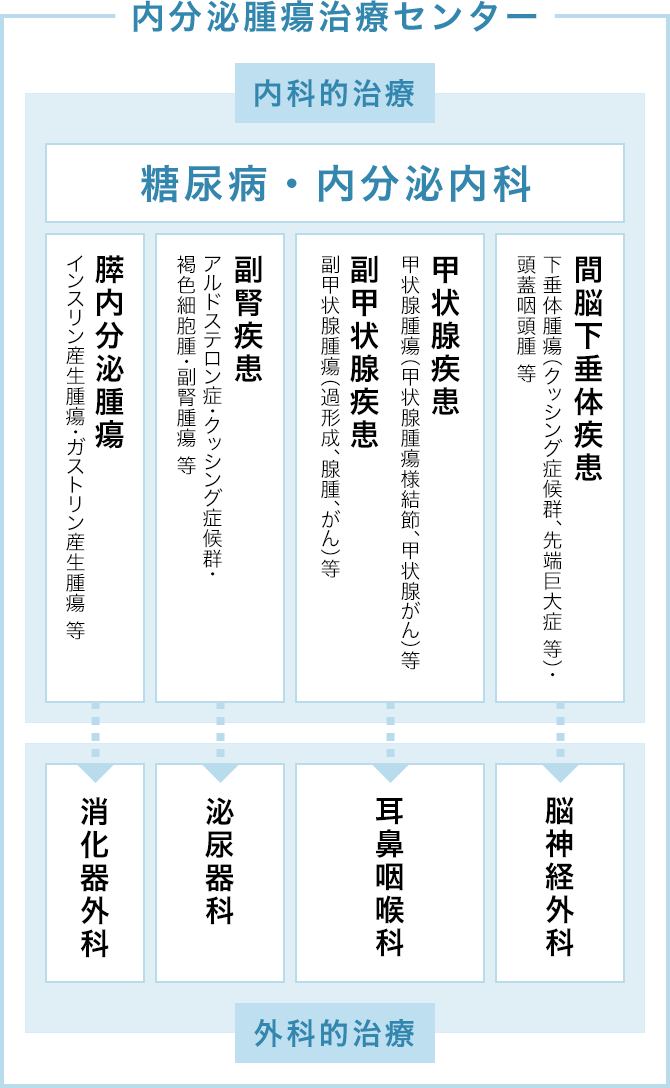
内分泌肿瘤治疗中心由各领域医师组成,
从内分泌器官诊断到治疗,提供最佳医疗服务。
当センターは近年増加する患者さんの医療ニーズを充足するため、当院所属の内分泌学会専門医・甲状腺学会専門医・脳神経外科学会専門医・耳鼻咽喉科頭頸部外科学会専門医・泌尿器科学会専門医・肝胆膵外科学会専門医を含む医師が一体となり、間脳下垂体疾患・甲状腺疾患・副甲状腺疾患・副腎疾患などの内分泌臓器を対象に診断から治療まで最善の医療を提供することをコンセプトとした部門横断型の治療チームです。
本院专门医师・医师
- 内分泌学会专门医师
- 甲状腺学会专门医师
- 脑神经外科学会专门医师
- 泌尿科学会专门医师
- 耳鼻咽喉科頭頸部外科学会専門医
- 肝胆胰脏外科学会专门医师
组织・体制图
成立背景・目的
2018年度,全国内分泌肿瘤疾病的患者人数(甲状腺恶性肿瘤、甲状腺良性结节、肾上腺肿瘤、下垂体肿瘤总数)超过22,000,比2016年度增长10%※ 1。本院患者数较同期增长20%,全国增长率提高,导致需求也随之急速增加※ 2。
同时,也面临以下课题。肿瘤就诊科室有所不同,所属诊疗科可能为脑外科、耳鼻咽喉科、消化器外科(内科)、泌尿科、妇产科等,或转诊医院的负责医疗科有所不同,可以做到无缝手术和术后管理的设施更是少之又少。
鉴于以上背景,本院设立“内分泌肿瘤治疗中心”。通过内分泌学会专门医师的诊断到专业治疗、针对手术指征患者的外科系诊疗科无缝合作,以建立为每位患者提供最佳医疗服务的体制。
- 2016年度~2018年度DPC公开数据
- 本院调查数据
问候语

内分泌肿瘤包括间脑・下垂体・甲状腺・副甲状腺、胰脏・消化道(神经内分泌肿瘤)、肾上腺、性腺等各种器官的肿瘤 。近年来根据影像诊断技术的进步和影像检查实施频率的提高,大幅增加了肿瘤的发现和诊断数量。但是,即使发行肿瘤,仍有所属诊疗科可能为脑外科、耳鼻咽喉科、消化器外科(内科)、泌尿科、妇产科等不同科室,或转诊医院的负责医疗科有所不同等问题存在。
目前只有少数设施,能在配备内分泌专门医师、甲状腺专门医师的内分泌科管理下进行无缝手术和术后管理。
由此,“内分泌肿瘤治疗中心”通过集中负责上述肿瘤(性腺除外)的内分泌评估和手术指征,提供更准确、及时的诊断和治疗。
 疾病说明
疾病说明
解说内分泌肿瘤治疗中心负责的疾病。
下垂体肿瘤
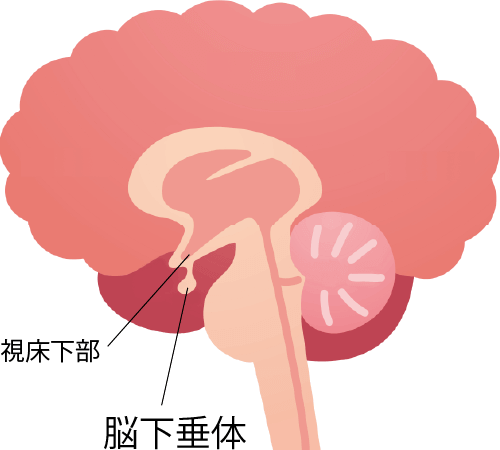
下垂体位于脑底正中部、名为蝶鞍的骨凹陷中,是一种极微小的大脑组织,大小约7~8mm,重约700mg,分泌人体各器官的各种激素。
下垂体分为前叶和后叶,主要分泌以下激素。
- 前叶
- 促肾上腺皮质激素(ACTH)、促甲状腺激素(TSH)、生长激素(GH)、催乳素(prolactin; PRL)、促性腺激素(LH及FSH)
- 后叶
- 抗利尿激素(ADH/加压素(AVP))
下垂体瘤(腺瘤)是发生在下垂体中的典型疾病,主要由前叶肿瘤引起的激素过度分泌(异位分泌激素的下垂体腺瘤)所致,并引起多种疾病。典型疾病如下所示。
肢端肥大症(异位产生激素的肿瘤)
生长激素(GH)是下垂体前叶产生的一种激素,在儿童时期提供骨骼・软骨・肌肉・器官等生长和成长,对成年人而言,也是进行胆固醇代谢、肌肉・脂肪均衡、精神活动等行为时的必要激素。
肢端肥大症(异位产生激素的肿瘤)是一种疾病,因生长激素的影响引起各种组织过度生长,导致四肢肥大、面部外观改变。如發生于青春期骨端线闭合前为下垂体巨人症,闭合后则为肢端肥大症。
除了前额或下颌突出、鼻翼・口唇・舌头肥大等脸部特徵,还有四肢肥大导致的戒指或鞋子尺寸增大、打呼、出汗过多等症状外,并可能导致糖尿病或高血压等生活习惯病。患者经常是因“鞋子或戒指尺寸不合”、“糖尿病或高血压又發病或恶化分”等状况发现疾病。过量的生长激素也会增加恶性肿瘤的发生率。
手术是首选治疗方法,但如果因肿瘤太大或侵袭周围程度导致不能单独通过手术切除,或者如果难以进行手术时,则可以使用注射剂或口服药物等内科疗法,或结合放射疗法将生长激素控制在正常范围内。
库欣病(促肾上腺皮质激素生成性肿瘤)
肾上腺皮质激素的皮质醇是由下垂体前叶腺刺激促肾上腺皮质激素(ACTH)而产生・控制的激素,并且是维持生命活动的最必要激素之一。肾上腺皮质激素作用于全身组织,控制糖・脂质・蛋白质・骨骼代谢和免疫功能。
库欣病是因ACTH持续过量产生、导致血液中皮质醇水平持续升高所引起的疾病,库欣病的症状特徵为:满月般的面部样貌、水牛般的肩膀、中枢型肥胖、皮肤红斑和多毛症,同时会导致或加剧糖尿病、高血压、血脂异常、骨质疏松症等生活习惯病。库欣病常因控制不良的高血压、糖尿病、血脂异常和骨质疏松症而被发现,也可能藉由治疗让生活习惯病完全根治。
手术是首选治疗方式,但由于肿瘤较小且通常难以发现,如果遇到无法以手术治愈或手术困难的情况,则可使用注射剂或口服药物等内科疗法,或结合放射疗法将皮质醇控制在正常范围内。
催乳素分泌瘤
下垂体前叶分泌的催乳素(PRL)是产后泌乳所需的激素。在下垂体肿瘤中,过度产生激素催乳激素的肿瘤称为催乳素分泌瘤。
催乳素过多不仅会导致女性泌乳,也会造成男性泌乳,并引發女性月经不调或不孕,男性则可能出现性腺功能低下等症状,是经常于不孕治疗中发现的疾病。虽然肿瘤相对较大,通常仍可通过口服药物等内科治疗将催乳素控制在正常范围,仅以内科治疗即能达到缩小肿瘤的效果。如果出现头痛和视野遮蔽等症状,可能适用手术治疗。
垂体偶发瘤(Incidentaloma)
垂体偶发瘤(Incidentaloma)的定义为:在因慢性头痛、头晕、头部外伤、健诊等下垂体瘤引起的症状(如视力异常、下垂体功能低下症等)以外的原因而执行的影像检查(CT、MRI等)偶然发现的下垂体种瘤或肿瘤性病变。
上述不被视为激素过量产生的下垂体瘤,称为非功能性垂体瘤(腺瘤)。由于非功能性垂体瘤是良性肿瘤,如果没有症状,通常会进行积极监控,但是如果肿瘤过大、出现头痛、视野遮蔽等周围器官压迫症状或下垂体激素分泌降低(下垂体功能低下症),则可能引起各激素不足的症状。
如出现压迫症状,可能适用手术治疗。另外,即使未出现压迫症状,如果下垂体激素分泌降低、特别是發现ACTH(促肾上腺皮质激素)或TSH(促甲状腺激素)分泌不足引起的继发性肾上腺皮质功能低下症或垂体性甲状腺功能低下症时,应定期进积极监控。如果不加以治疗,遇到对人体施加大量压力(如手术或传染病)时,可能会导致多个器官功能失常,引起肾上腺危象或甲状腺危象,并可能危及生命。
甲状腺肿瘤(结节)
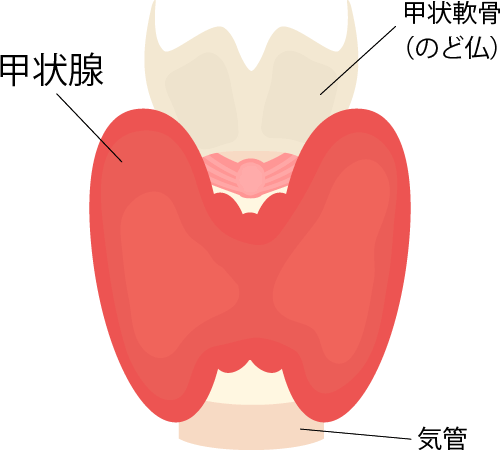
甲状腺位于前颈部的甲状腺软骨(喉结)和两侧胸锁乳突肌之间,重约16~20g,大小约4.5 x 4cm。甲状腺从正面看像蝴蝶,会分泌甲状腺激素,对生命活动至关重要。甲状腺肿瘤分为良性或恶性。
- 良性
- 滤泡性腺瘤、腺瘤性甲状腺肿、囊肿等
- 恶性
- 甲状腺乳头状癌、甲状腺滤泡癌、甲状腺髓样癌、甲状腺低分化癌、甲状腺未分化癌等(恶性淋巴瘤等)
甲状腺结节中以腺瘤性甲状腺肿最为常见,通常仅需积极监控,无需特殊治疗。另一方面,占所有恶性肿瘤(甲状腺癌)90%以上的甲状腺乳头状癌也相对预后良好,但预后不良的未分化癌也占1~2%。
如果在甲状腺中发现肿瘤,首先将进行超声检查。之后以细针穿刺细胞学检查作为精密检查,辨别良性或恶性肿瘤。然而,部分结节难以用细针穿刺细胞学检查诊断,因此也可能在手术后才诊断出癌症。
良性肿瘤(结节):
腺瘤性甲状腺肿、甲状腺囊肿、滤泡性腺瘤
通常在健康检查、自行触诊或颈动脉超声检查等情况下,因触碰或被提醒的情况下发现甲状腺结节。良性结节包括腺瘤性甲状腺肿、甲状腺囊肿、滤泡性腺瘤。
如为良性结节,不做处理也不会对生活造成太大的影响,但如果结节较大,则可以通过手术切除。另外,部分情况下不能排除激素产生性或恶性可能,在这种情况下,可能需要仔细检查才能判断是否适用手术治疗。
甲状腺癌(甲状腺乳头状癌、甲状腺滤泡癌、甲状腺髓样癌、甲状腺未分化癌)
通常在健康检查、自行触诊或颈动脉超声检查等情况下,因触碰或被提醒的情况下发现甲状腺结节,部分结节可能诊断为恶性,也就是所谓的甲状腺癌。手术是治疗甲状腺癌的首选。
如果已经发现多个转移灶,或甲状腺未分化癌不适用手术,则可以选择服用抗癌药物或同位素治疗。
治疗实绩
| 2016年度 | 2017年度 | 2018年度 | 2019年度 | |
|---|---|---|---|---|
| 甲状腺肿瘤 手术治疗 | 29 | 33 | 35 | 39 |
| 年度 | 甲状腺肿瘤 手术治疗 |
|---|---|
| 2016年度 | 29 |
| 2017年度 | 33 |
| 2018年度 | 35 |
| 2019年度 | 39 |
副甲状腺肿瘤
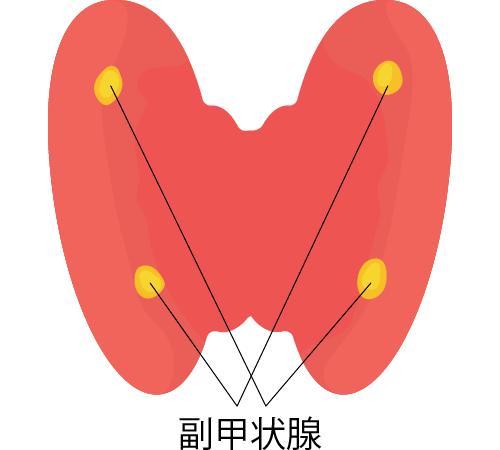
副甲状腺是分泌位于甲状腺后侧的米粒大副甲状腺激素(PTH)的器官,在上下左右共有4个腺体。 PTH是一种平衡体内钙质的激素,作用于骨骼和肾脏,以平衡血液中的钙质。
原发性副甲状腺功能亢进症(腺瘤、增生、癌症)
原发性副甲状腺功能亢进症是一种疾病,副甲状腺因形成种瘤、增生、癌症引起肿大并导致副甲状腺激素过多,因而引起高钙血症、低磷酸盐血症。
原发性副甲状腺功能亢进症有80%以上是良性种瘤,通常發现于无症状高钙血症,但也可能因多饮水・多尿、肾结石、尿道结石、肾功能不全而發现。根据高钙血症程度,可能出现各种症状,如:嗜睡・昏睡、肌肉无力等神经・肌肉症状,或是恶心・呕吐、消化性溃疡或胰脏炎等消化器症状,又或是心电图变化、心律不整等心血管系统症状。如果长期不加以治疗,可能会出现难治性骨质疏松症。
副甲状腺肿大症状的治疗首选为手术,如果手术困难,则可以口服药物进行治疗。
继发性副甲状腺功能亢进症(透析治疗中等)
副甲状腺激素是调节血液中钙质最重要的激素,当因透析及其他原因引起低钙血症时,副甲状腺激素会过度分泌以试图改正。因此,引起疾病的原因不是副甲状腺本身,而是副甲状腺以外的因素,结果导致副甲状腺激素继而增加、钙质从骨骼中流失,此病理状况被称为继发性副甲状腺功能亢进。
治疗的原则是消除病因,但慢性肾功能衰竭相关的透析治疗中无法消除病因,并且从预防骨质疏松症重症化或异位钙化的角度考量,也可能适用手术治疗。
肾上腺肿瘤
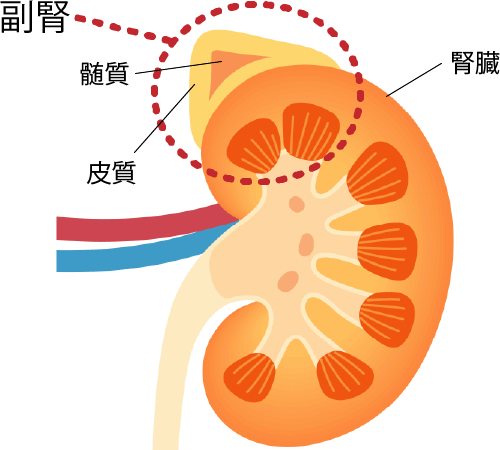
肾上腺是位于两侧肾脏上腹侧、重约5~8g的器官,分为表皮层的皮质和中央部的髓质。皮质和髓质分别分泌以下激素。
- 皮质
- 肾上腺皮质激素(皮质醇、醛固酮、雄性激素)
- 髓质
- 儿茶酚胺(肾上腺素、去甲肾上腺素、多巴胺)
这些肾上腺激素大部分对于生命活动都是不可欠缺的激素,如果激素不足,可能导致肾上腺功能不全并引起致命疾病,而生产过剩则可引起多种疾病。
超过半数的肾上腺肿瘤是没有过度分泌激素的良性肾上腺肿瘤,但三分之一的肿瘤为肾上腺激素过量而起,并会出现各种症状,适用手术治疗。另外,肾上腺癌极为少见,如果预后不良容易引发疾病,需要准确的诊断和早期治疗。
肾上腺偶发瘤
肾上腺偶发瘤是一种肾上腺肿瘤,是在为假定肾上腺相关疾病的情况下通过影像检查偶然发现的,全腹部CT的發现可能性约为3%。在此类情况下,没有激素过量产生的非功能性肿瘤占半数以上,如果肿瘤小于4cm,则应进行积极监控,以定期影像检查和激素检查确认肿瘤是否有扩大倾向或过度产生激素。
日本尚未建立明确的诊疗基准,本中心将以诊疗基准测定委员的职员为中心,提供准确的诊疗服务。
功能性肾上腺肿瘤(原发性醛固酮增多症・库欣综合征)
功能性肾上腺肿瘤是原发性醛固酮增多症、库欣综合征的主要肿瘤。
原发性醛固酮增多症是一种疾病,由醛固酮过度分泌激素引起高血压所致。肾上腺皮质肿瘤引起的醛固酮过度生产会导致高血压或低血钾症、并关乎糖尿病的发作・恶化。原发性醛固酮增多症通常会导致难治性高血压,占总高血压的比例不到10%,部分情况适用手术治疗。
研究显示,仅用一般降压药控制血压可能显着增加脑中风、心绞痛、心肌梗塞和心律不齐的发生率。尤其以下族群为高风险群,需要积极进行检查:低血钾症、年轻人、160/100 mmHg以上、抗疗性高血压、肾上腺偶发瘤并发症、40岁以下的脑血管障碍发作、耐糖力降低、肥胖症、睡眠呼吸中止综合症等。适用手术治疗,如果进行手术,高血压有机会完全治愈。高血压患者需要接受检查。
库欣综合症是由肾上腺肿瘤过量生产肾上腺皮质激素皮质醇引起的疾病。皮质醇是维持生命活动最重要的激素之一,作用于全身组织,以控制糖、脂质、蛋白质、骨骼代谢和免疫功能。如过度生产会导致库欣症状,如满月般的面部样貌、水牛般的肩膀、中枢型肥胖、皮肤红斑和多毛症,同时会导致或加剧糖尿病、高血压、血脂异常、骨质疏松症等生活习惯病。库欣病常因控制不良的高血压、糖尿病、血脂异常和骨质疏松症而被发现,也可能藉由治疗让生活习惯病完全根治。手术是首选治疗方式,常以内窥镜进行手术。如果遇到无法以手术治愈或手术困难的情况,则可使用注射剂或口服药物等内科疗法,将皮质醇控制在正常范围内。
肾上腺癌
肾上腺癌占所有肾上腺肿瘤1.4%的罕见肿瘤,也是预后不良的疾病,常做为库欣综合症或肾上腺意外肿瘤被发现。
肾上腺癌通常被发现为巨大的肾上腺肿瘤,并且在发现之时,可能已经发生了多种转移。手术前没有转移、手术后发现转移的情况也不在少数,手术后必须进行抗癌药物治疗。
另外,即使在发现时诊断为非功能性肾上腺肿瘤,在随后的积极监控期间也可能诊断出为肾上腺癌。由于需要严密的积极监控,最好由高度专业的肾上腺疾病专门医师进行诊疗。
嗜铬细胞瘤
嗜铬细胞瘤是發生在肾上腺髓质和周围神经节的肿瘤,因过度产生儿茶酚胺导致各种临床症状如:高血压、心悸、心跳加速、胸痛、头痛、面色苍白、出汗、焦虑、高血糖等。
嗜铬细胞瘤占所有高血压患者的0.1~0.6%,是一种相对罕见的疾病,约65%的嗜铬细胞瘤患者被诊断出患有高血压。另外,嗜铬细胞瘤有三种类型:血压急剧波动的激烈发作型、持续性高血压的持续型,以及结合两者的混合型。各自发生的频率约为1/3,但35%的患者为无症状。
近年来普遍被发现为肾上腺偶发瘤,研究显示,有8.5%的肾上腺偶发瘤是嗜铬细胞瘤。此外,肾上腺外、两侧性、恶性各约占10%,最高达达60%基因异常,至少有18种类型的相关基因突变。在积极监控期间,也可能由于各种诱因如前倾姿势、运动、打喷嚏、排尿・排便、腹部检查、碘造影剂测试、部分药物等而发生高血压紧急症,并引发高血压、心血管并发症导致预后不良。
手术是首选治疗方法,通常术后过程良好,但在极少数情况下,诊断时可能已经出现多处转移。如遇上述情况,需要使用抗癌药物进行化学疗法或放射疗法。
近年来,WHO将嗜铬细胞瘤定位为有转移可能性的潜在恶性肿瘤,因此有必要在手术后进行终生积极监控。
治疗实绩
| 2016年度 | 2017年度 | 2018年度 | 2019年度 | |
|---|---|---|---|---|
| 肾上腺肿瘤 手术治疗 | 14 | 8 | 6 | 23 |
| 年度 | 肾上腺肿瘤手术可 |
|---|---|
| 2016年度 | 14 |
| 2017年度 | 8 |
| 2018年度 | 6 |
| 2019年度 | 23 |
胰脏・消化道神经内分泌肿瘤
发生在消化器的神经内分泌肿瘤(NEN)是相对罕见的疾病,每年每10万人中约有3~5人发病,大部分发生在胰腺和消化道。
部分胰脏・消化道神经内分泌肿瘤属功能性(激素产生性),可能由于激素过多的症状被发现。另一方面,多数非功能性肿瘤偶然发现于健康检查、腹部症状超声检查、CT或上下消化道内窥镜检查。
本中心作为内分泌肿瘤治疗中心,从控制肿瘤的角度进行功能性(激素分泌过多)胰脏・消化道神经内分泌肿瘤诊疗,并控制激素分泌过多的症状。
胰岛瘤(胰岛素产生的肿瘤)
胰岛瘤是胰脏中分泌胰岛素产生的肿瘤,是由于胰岛素过度分泌引起的降血糖反复发作而被发现的。
主要症状是空腹时低血糖和癫痫发作,但也可能导致餐后低血糖。也会出现出汗、饥饿、颤抖、恶心、心悸等自主神经症状,复视、昏迷、异常行为、健忘等中枢神经系统症状。此外,严重的低血糖症通常会导致意识和昏迷,长时间不予治疗会发展为不可逆性脑部损害(低血糖性脑病)。
手术是首选治疗,但通常很难发现肿瘤。如果手术困难,可通过口服药物或注射疗法控制胰岛素的分泌。
胃泌素瘤(胃泌素产生的肿瘤)
胃泌素瘤發生于胰脏或十二指肠壁,是胃泌素产生的肿瘤。常因神经内分泌肿瘤过度产生胃泌素导致消化性溃疡,因而被發现。以十二指肠球部为中心,有高机率發生于十二指肠、空肠。溃疡以难治性、复发性和多发性溃疡为特征,被称为佐林格-埃里森综合症。
虽然手术是治疗的第一选项,由于通常很难发现肿瘤,难以实施手术时请服用口服药或通过注射疗法来控制胃泌素的分泌。
 医师介绍
医师介绍
一城 贵政ICHIJO TAKAMASA
- 糖尿病・内分泌中心负责人
- 糖尿病・内分泌内科部长
专业领域
内分泌・糖尿病、原发性醛固酮增多症、继发性高血压、肾上腺疾病
学会专门医师・认定医师
- 日本内科学会认定医师・综合内科专门医师・指导医师
- 日本内分泌学会内分泌代谢专门医师・指导医师・评议员
- 日本糖尿病学会专门医师・指导医师
- 日本高血压学会正会员・指导医师
- 日本甲状腺学会专门医师
- 日本类固醇激素学会评议员
山下 馨YAMASHITA KAORU
- 糖尿病・内分泌内科医师长

本中心以内分泌疾病为主,致力于为每位患者提供最佳医疗服务。
专业领域
内分泌・糖尿病
学会专门医师・认定医师
- 日本内科医学会认证定医师・综合内科专门医师
- 日本糖尿病学会专门医师・指导医师
- 日本内分泌学会内分泌代谢专门医师・指导医师
- 日本消化器内窥镜学会专门医师
- ICLSProvider
- JATEC Provider
 诊疗表/预约诊疗
诊疗表/预约诊疗
内分泌肿瘤治疗中心诊疗表、诊疗预约如下。
受诊方法
请先选择指定预约日・预约栏,
持有介绍信的患者或提供介绍信的医疗机构通过以下电话联系。
同时,提供线上预约服务。
045-576-3000(总机) (受理时间 9:00~16:00 周末及法定节假日休息)
线上预约- 请注明“内分泌肿瘤治疗中心初诊预约”。
当日手续
请携带保险证・介绍信,在预约时间前15分钟前往1楼受理窗口。
请在12号窗口向工作人员表明“内分泌肿瘤治疗中心初诊”。
- 如晚于预约时间来院,可能需要稍作等待,敬请注意。
- 无需提前邮寄介绍信。


本中心受理内分泌肿瘤相关的任何询问。